नमस्ते दोस्तों
इस ब्लॉग मे हम चिकेनपोक्ष या छोटी चेचक के बारे मे जानेंगे।
चिकेनपोक्ष या छोटी चेचक
 |
| मैकुलोपापुलर चकत्ते |
परिचय
- वैरीसेला-जोस्टर वायरस (वी ज़ेड वी) एक डबल-स्ट्रैंडेड डीऑक्सीराइबोन्यूक्लिक एसिड (डीएनए) वायरस है जो आठ हर्पीज वायरस के हर्पीसविरिडे परिवार से संबंधित है।
- वी ज़ेड वी के साथ प्राथमिक संक्रमण वैरीसेला (चिकनपॉक्स) का कारण बनता है।
- प्राथमिक संक्रमण के बाद, वी ज़ेड वी संवेदी तंत्रिका नाड़ीग्रन्थि में अव्यक्त संक्रमण के रूप में रहता है।
- अव्यक्त संक्रमण के पुनर्सक्रियन के परिणामस्वरूप हर्पीज-जोस्टर (दाद) होता है।
- लिफाफा वायरस में 71 प्रोटीन एन्कोडिंग वाले डबल-स्ट्रैंडेड डीएनए होते हैं, जो मेजबान सेलुलर और ह्यूमरल प्रतिरक्षा के लिए लक्ष्य होते हैं।
महामारी(एपीडेमिओलॉजिकल) विज्ञान संबंधी कारक:
- 1 वर्ष से कम आयु के छोटे शिशु, वयस्क और प्रतिरक्षाविहीन लोग वैरीसेला जटिलताओं के प्रति अधिक संवेदनशील होते हैं।
आयु और जलवायु
शीतोष्ण:
- छोटे बच्चों का रोग, जिसका कोई दुष्प्रभाव नहीं होता, इसलिए बड़े बच्चे और वयस्क कम संवेदनशील होते हैं।
उष्णकटिबंधीय:
- बड़े बच्चे और युवा वयस्क (>15 वर्ष) अधिक संवेदनशील (>30%) होते हैं और जटिलताओं के प्रति अधिक प्रवण होते हैं।
छोटी चेचक संपर्क संचरण
- घरेलू संपर्क संचरण दर 65-86%
मौसम
- नवंबर से मार्च वी जेड वी संचरण संभवतः गर्मियों के उच्च तापमान से बाधित होता है।
टीकाकरण की स्थिति
- ब्रेकथ्रू वैरिसेला आमतौर पर 1 खुराक के बाद हल्का रोग है।
- दो खुराक श्रृंखला के बाद असामान्य
रोगजनन
वैरीसेल्ला के अन्य रूप
ब्रेकथ्रू वैरिकाला
- मुख्य रूप से मैकुलोपापुलर चकत्ते और बीमारी के हल्के रूप का कारण बनता है, यह पूर्ण टीकाकरण के बाद हो सकता है लेकिन अधिक आम तौर पर एक खुराक के बाद होता है (पश्चिमी दुनिया में सफल टीकाकरण कार्यक्रम ने जंगली प्रकार के वीजेडवी के संक्रमण को व्यापक रूप से कम कर दिया है)।
 |
| मैकुलोपापुलर चकत्ते |
प्रतिरक्षाविहीन व्यक्तियों मेंवैरिकाला
- व्यापक वेसिकुलर/रक्तस्रावी चकत्ते, तेज बुखार, 36% में फैलने वाली बीमारी और निमोनिया और एन्सेफलाइटिस जैसी जटिलताओं के साथ प्रगतिशील वैरिकाला विकसित होता है।
जन्मजात वैरिकाला
- गर्भावस्था के पहले 20 हफ्तों में जन्मजात वैरिकाला मातृ वैरिकाला संक्रमण कभी-कभी एक छोर के हाइपोप्लेसिया, त्वचा के निशान, स्थानीयकृत पेशी शोष, कॉर्टिकल शोष, कोरियोरेटिनाइटिस, माइक्रोसेफली और कम जन्म वजन का परिणाम देता है। जन्मजात असामान्यता का जोखिम बहुत कम (<2%) है।
जन्मजात वैरिसेला सिंड्रोम:
गर्भधारण की अवधि संक्रमण का %
<13 सप्ताह 0.4%
13–20 सप्ताह 2%
>20 सप्ताह दुर्लभ
नवजात शिशु में वैरिकाला:
- प्रसव से 5 दिन पहले और 2 दिन बाद प्राथमिक मातृ वैरिकाला संक्रमण, भ्रूण में मातृ वायरीमिया के ट्रांसप्लासेंटल संचरण का परिणाम है (मातृ एंटीबॉडी प्रतिक्रिया अभी तक विकसित नहीं हुई है),
- घातक फैलने वाली बीमारी का उच्च जोखिम, जीवन के पहले से दूसरे सप्ताह में दाने दिखाई देते हैं।
जटिलताएँ;
हल्का थ्रोम्बोसाइटोपेनिया (1-2%):
- रक्तस्राव और जठरांत्रीय (जीआई) रक्तस्राव के साथ शायद ही कभी जटिल होता है;;
द्वितीयक जीवाणु संक्रमण:
- मुख्य रूप से समूह ए स्ट्रेप्टोकोकस और स्टैफिलोकोकस ऑरियस द्वारा;;
एन्सेफलाइटिस:
- (अक्सर होने वाली जटिलता) बिना टीकाकरण वाले बच्चों में वैरिकाला के 50,000 मामलों में से 1;;
अनुमस्तिष्क गतिभंग:
- [सबसे आम केंद्रीय तंत्रिका तंत्र (सीएनएस) अभिव्यक्ति] बिना टीकाकरण वाले बच्चों में वैरिकाला के 4,000 मामलों में से 1;;
निमोनिया:
- वयस्कों में प्राथमिक वैरिकाला निमोनिया, बच्चों में द्वितीयक जीवाणु निमोनिया
प्रगतिशील वैरिकाला:
- गंभीर रूप से प्रतिरक्षाविहीन (पूर्ण लिम्फोसाइट गिनती
<500) में देखा जाता है जिसमें आंत का अंग शामिल होता है
हरपीज ज़ोस्टर:
- ज्यादातर वयस्कों और बुजुर्गों में होता है जो पोस्टहरपेटिक न्यूरलजिया से जटिल होता है।
अन्य:
- नेफ्राइटिस,
- नेफ्रोटिक सिंड्रोम,
- एसेप्टिक मेनिन्जाइटिस,
- गुइलेन-बैरे सिंड्रोम,
- ट्रांसवर्स
- माइलाइटिस,
- गठिया,
- मायोकार्डिटिस,
- पेरीकार्डिटिस,
- अग्नाशयशोथ,
- ऑर्काइटिस और हेपेटाइटिस।
निदान
- प्राथमिक निदान नैदानिक उपस्थिति और समान मामले से महामारी विज्ञान संबंध द्वारा होता है और आमतौर पर किसी परीक्षण की आवश्यकता नहीं होती है।
- ल्यूकोपेनिया के बाद सापेक्ष और पूर्ण लिम्फोसाइटोसिस;
यकृत कार्य परीक्षण:
- ऊंचा यकृत एंजाइम;
मस्तिष्कमेरु द्रव (सीएसएफ) अध्ययन:
- लिम्फोसाइटिक प्लियोसाइटोसिस, ऊंचा प्रोटीन और सामान्य शर्करा;
पुष्टिकरण निदान:
- वास्तविक समय पॉलीमरेज़ चेन रिएक्शन (पीसीआर) (वेसिकुलर द्रव और क्रस्ट) सबसे संवेदनशील और विशिष्ट।
- एंटीबॉडी टिटर [इम्यूनोग्लोबुलिन जी (आईजीजी)] चार गुना वृद्धि तीव्र संक्रमण की पुष्टि करती है।
- आईजीएम में संवेदनशीलता और विशिष्टता का अभाव है।
- गैर-गर्भवती >12 वर्ष की आयु ।
- >12 महीने की आयु के जीर्ण त्वचीय और फुफ्फुसीय विकारों के साथ
- कॉर्टिकोस्टेरॉइड और सैलिसिलेट (रेये सिंड्रोम) प्राप्त करने वाले बच्चे
- घरेलू संपर्कों में द्वितीयक मामले।
- प्रतिरक्षाविहीन व्यक्ति को 7-10 दिनों के लिए या 48 घंटों तक कोई नया घाव न होने तक अंतःशिरा (IV) एंटीवायरल (भले ही एक्सेंथेमा के 72 घंटे पार हो गए हों) की आवश्यकता होती है ।
- एसाइक्लोविर-प्रतिरोधी वैरिकाला [मुख्य रूप से मानव इम्यूनोडेफिशिएंसी वायरस (एचआईवी) से संक्रमित बच्चों में] का इलाज फोस्कारनेट या सिडोफोविर से किया जा सकता है।
- मौखिक एसाइक्लोविर (20 मिलीग्राम/किग्रा/खुराक) 5 दिनों के लिए चार खुराकें
- अधिमानतः एक्सेंथेम के 24 घंटों के भीतर (रोगी को अच्छी तरह से हाइड्रेटेड रखें)
- 2-18 वर्ष के लिए अनुशंसित अन्य दवाएं- फैमसीक्लोविर और वैलासाइक्लोविर
- एसाइक्लोविर पर रोगी की निगरानी- गुर्दे का कार्य और न्यूट्रोफिल गिनती
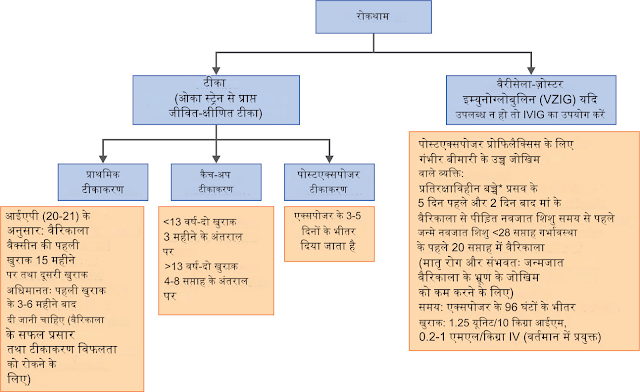
उपचार/रोकथाम
- यदि वैरिकाला के संपर्क में आने वाले प्रतिरक्षाविहीन बच्चों में वीजेडआईजी या अंतःशिरा इम्युनोग्लोबुलिन (आईवीआईजी) वहनीय नहीं है, तो हाल ही में एंटीवायरल प्रभावी पाए गए हैं।
2 वर्ष से कम आयु के बच्चे:
- एसाइक्लोविर 10 मिलीग्राम/किलोग्राम (अधिकतम 800 मिलीग्राम) की खुराक में प्रतिदिन चार बार 7 दिनों के लिए संपर्क के 7-10 दिनों के बाद शुरू करें।
2 से <18 वर्ष की आयु के बच्चे:
- मौखिक एसाइक्लोविर 10 मिलीग्राम/किलोग्राम (अधिकतम 800 मिलीग्राम) की खुराक में प्रतिदिन चार बार
- या वैलासाइक्लोविर 20 मिलीग्राम/किलोग्राम (अधिकतम 1,000 मिलीग्राम) की खुराक में प्रतिदिन तीन बार 7 दिनों के लिए।
चिकनपॉक्स के घरेलू उपचार
आपके शरीर के ठीक होने के दौरान आपके लक्षणों को कम करने के लिए आप घर पर कुछ चीजें कर सकते हैं। एक घरेलू उपचार आज़माने के लिए जो चिकनपॉक्स से राहत दिला सकता है, आप यह कर सकते हैं:
- कोलाइडल ओटमील या बेकिंग सोडा से गुनगुना स्नान करें।
- अपने खुजली वाले स्थानों पर कैलामाइन लोशन लगाएं।
- खुजली से राहत पाने के लिए मौखिक एंटीहिस्टामाइन लें।
- गर्मी और पसीने से आपको अधिक खुजली होती है।
- अपनी त्वचा को शांत करने के लिए अत्यधिक खुजली वाले क्षेत्रों पर ठंडे, गीले वॉशक्लॉथ का उपयोग करें।
- आपके शरीर को वायरस से तेजी से छुटकारा पाने में मदद करने के लिए बहुत सारे तरल पदार्थ पिएं।
- यह आपको निर्जलित होने से भी बचाएगा।
- कठोर, मसालेदार या नमकीन खाद्य पदार्थों से बचें जो आपके मुँह में दर्द पैदा कर सकते हैं।
आपका आभारी
डॉ पारस पटेल
एमबीबीएस डीसीएच